A magatartási és orvosi egészségügyi szolgáltatások integrálása még folyamatban van
Bár eljött az idő, még mindig nem tartunk ott a magatartási egészségügyi szolgáltatások integrálásával az orvos orvosi gyakorlatába. Az új kutatások kiderítik, hogy az optimális integrációt továbbra is kulturális és pénzügyi akadályok korlátozzák. A technikai támogatás és a továbbfejlesztett fizetési modellek nyújtása azonban növelheti a megközelítés hosszú távú fenntarthatóságát - derül ki az Amerikai Orvosi Szövetséggel együttműködésben végzett RAND Corporation tanulmányból.
A kutatók sokféle, 30 orvosgyakorlatot vizsgáltak, amelyek a viselkedés-egészségügyi integrációt folytatták. Megállapították, hogy azáltal, hogy a mentálhigiénés szolgáltatásokat beépítették az orvosi ellátásba, javult a minőség a magatartási egészségügyi szolgáltatásokhoz való hozzáférés bővítésével.
De még a tanulmány azon gyakorlati mintáján belül is, amelyek sikeresen alkalmazták a magatartás-egészségügyi integrációt, a pénzügyi fenntarthatóság átható problémát jelentett, függetlenül a gyakorlatok által alkalmazott fizetési modellektől. A megállapításokat a Belgyógyászati évkönyvek.
"Megállapítottuk, hogy a viselkedési egészség integrációja sokféle orvosi gyakorlatban lehetséges, nemcsak az alapellátásban" - mondta Dr. Peggy G. Chen, a tanulmány társszerzője és a nonprofit kutatási szervezet, a RAND orvoskutatója.
"A viselkedés-egészségügyi integráció sikerének kulcstényezője az egyes gyakorlatok igényeihez és erőforrásaihoz való alkalmazkodás volt."
"A COVID-19 járvány feltárta és felnagyította mentális egészségügyi rendszerünk hibáit és hazánkban a mentális betegségek valódi terheit" - mondta Dr. Patrice A. Harris, az Amerikai Orvosi Szövetség elnöke.
„A viselkedésbeli egészségügyi integráció segíthet életeket megmenteni, és ez egy bevált modell, amelynek számos előnye van a megosztottabbal szemben. Az AMA elkötelezett amellett, hogy életképes utat teremtsen a fizikai és viselkedési egészségügyi ellátás kombinálásának érdekében, hogy valódi hatást gyakorolhasson nemzetünk növekvő mentális egészségügyi válságára. "
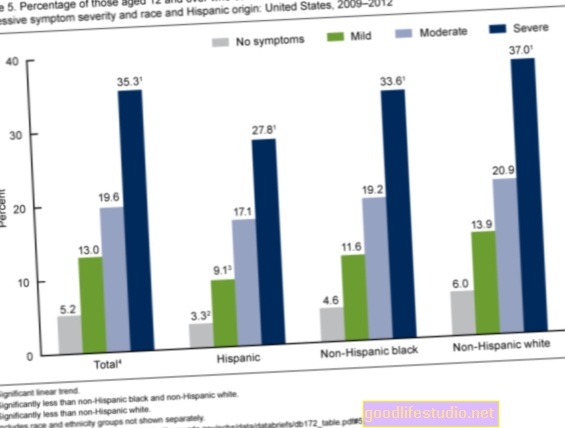
Az USA-ban minden ötödik felnőttnél klinikailag jelentős mentális egészségi vagy szerhasználati rendellenesség van, mégis sok ember nem kap kezelést problémái miatt a mentálhigiénés szolgáltatók hiánya és a mentálhigiénés szolgáltatásokhoz való hozzáférés hiánya miatt. Az egyik lehetséges megoldás a mentális egészségügyi kezelés alacsony szintjére a magatartási egészség integrálása az orvosi ellátásba.
A viselkedés-egészségügyi integráció legtöbb megközelítése két általános elrendezésre oszlik. Az egyik, egy helyen elhelyezkedő modell, ahol a helyszíni magatartási egészségügyi orvosok fokozott hozzáférést biztosítanak az orvosi gyakorlatokon belül.
Egy másik lehetőség egy olyan telephelyen kívüli modell, ahol a magatartás-egészségügyi orvosok (általában pszichiáterek) felügyelik a helyszíni ellátás vezetőit, akik segítenek a nem-viselkedés-egészségügyi klinikusoknak betegeik viselkedési egészségügyi szükségleteinek kielégítésében.
A sikeres viselkedés-egészségügyi integráció tapasztalatainak feltárása érdekében a kutatók interjút készítettek az ország különböző részein élő 30 orvosgyakorlat vezetőivel és klinikusaival, és különböző orvosi szakterületekről, amelyek megvalósították a viselkedés-egészségügyi integrációt.
Konzultáltak továbbá a viselkedés-egészségügyi integrációval kapcsolatos klinikai ellátás, kutatás és egészségpolitika szakértőivel, valamint olyan szolgáltatókkal, akik viselkedési telehealth-szolgáltatásokat nyújtanak vagy technikai integrációs segítséget nyújtanak az orvosgyakorlatok számára.
Az orvosgyakorlatok vezetői beszámoltak a magatartás-egészségügyi integráció pozitív hatásairól a gyakorlatukban, például fokozottan érzékeltették a magas színvonalú betegellátást és a betegek több szükségletét.
Szerintük a magatartás-egészségügyi integráció akadályai között szerepelnek a mentális egészségügyi szolgáltatókkal való kulturális különbségek, valamint az orvosi és a viselkedés-egészségügyi szolgáltatók közötti információáramlás akadályai.
A kutatók szerint a szakmaközi képzés és együttműködés javítására tett erőfeszítések elősegíthetik a kulturális akadályok felszámolását és megkönnyíthetik a betegellátást, amely megfelel mind az orvosi, mind a viselkedési egészségügyi igényeknek. Ezenkívül az elektronikus egészségügyi nyilvántartások továbbfejlesztése és az adatvédelmi előírások pontosítása javíthatja a viselkedési és nem viselkedéses egészségügyi orvosok közötti kommunikációt.
Bár korábbi kutatások kimutatták, hogy a viselkedés-egészségügyi integráció kedvező megtérülést mutat, az új tanulmány orvosi gyakorlatai nehézségeket jelentettek a viselkedés-egészségügyi integráció specifikus hatásainak megbecsülésében az összes orvosi költségre.
"A viselkedés-egészségügyi integráció hatékonyságát bizonyító kutatási eredmények ellenére továbbra is kulturális, információs és pénzügyi kihívások maradnak" - mondta Chen. "A gyakorlatok erőfeszítéseinek és fizetési modelljeinek testreszabott, kontextus-specifikus technikai támogatása, amely javítja az üzleti erőfeszítéseket, fokozhatja a viselkedés-egészségügyi integráció hosszú távú fenntarthatóságát."
Forrás: Rand Corporation / EurekAlert